La neuroimagen es hoy un pilar fundamental en el diagnóstico, la localización y el manejo de la epilepsia, especialmente en pacientes con epilepsia focal farmacorresistente evaluados para cirugía o neuromodulación. En 2026, el uso rutinario de resonancia magnética (RM) se complementa con técnicas funcionales como PET y SPECT, así como con nuevas herramientas de imagen de alto campo (RM 7T), tractografía (DTI), MEG, fMRI y modelos de redes epilépticas personalizados.
A continuación se explica el papel de las principales modalidades de neuroimagen y las novedades más recientes en el contexto de la epilepsia.
Resonancia magnética (RM): estructura y protocolos
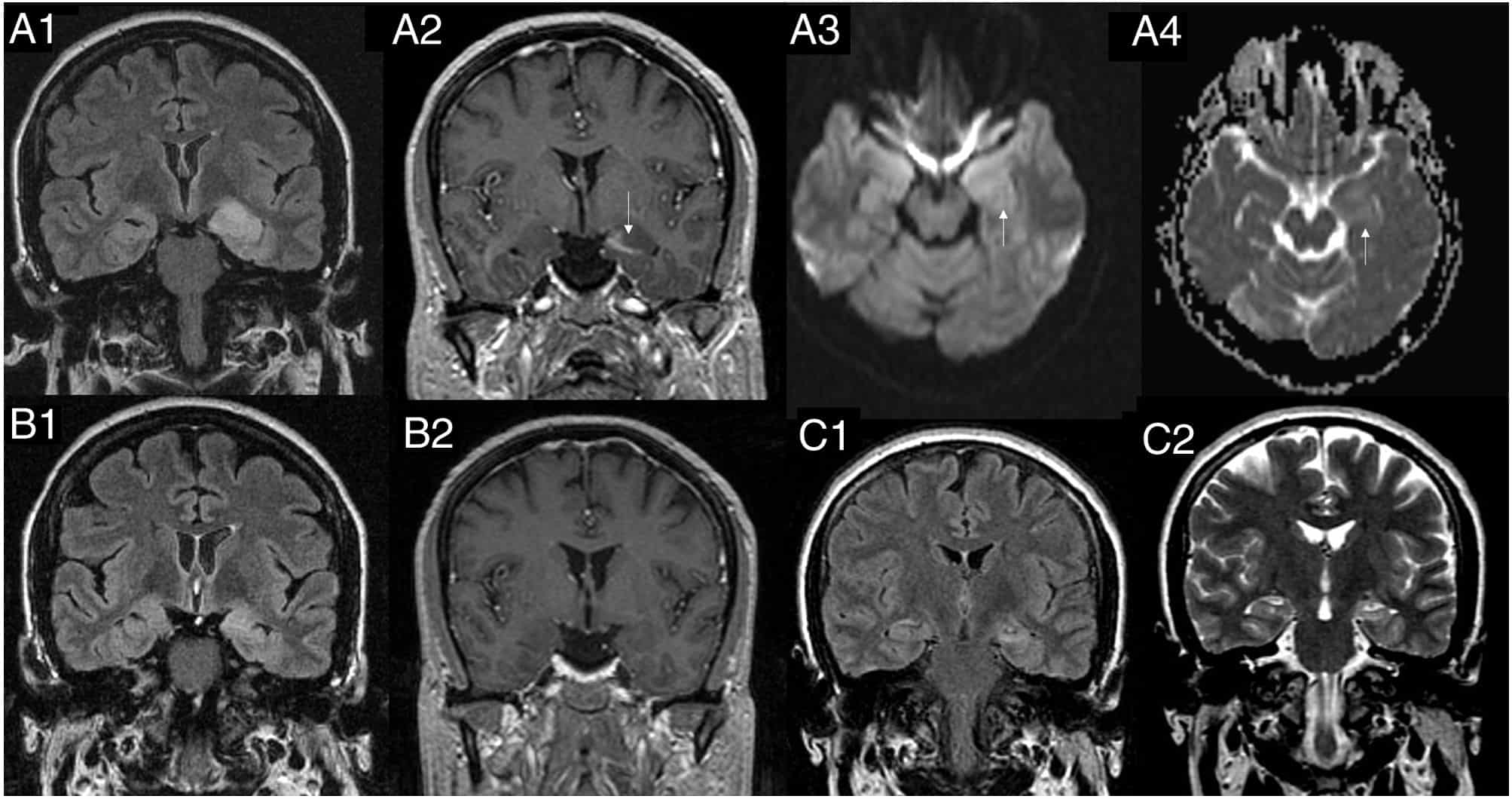
La RM cerebral es la modalidad de imagen de elección en la mayoría de los pacientes con epilepsia, ya que permite identificar lesiones estructurales como esclerosis mesial del hipocampo, malformaciones de desarrollo cortical, tumores, hematomas, entre otras.
- Protocolo de RM orientado a epilepsia:
- Secuencias tridimensionales de alta resolución orientadas al plano de la línea de unión neo‑hipocampal, planes coronales, T1, T2, FLAIR, T2* o SWI, y secuencias de difusión.
- En 2025 la ILAE promueve el protocolo HARNESS‑MRI (Harmonized Neuroimaging of Epilepsy Structural Sequences) como estándar mínimamente recomendado, para mejorar la detección de malformaciones corticales sutiles.
- Sensibilidad y utilidad:
- En la epilepsia mesial del lóbulo temporal, la RM de alta resolución detecta esclerosis hipocampal en el 80–90% de los casos.
- Riesgos negativos de RM convencionales han disminuido gracias a mejores protocolos, y permiten descartar lesiones tratables (por ejemplo, tumores) y planificar cirugías de epilepsia más precisas. [web/171]
PET y SPECT: neuroimagen funcional
Cuando la RM es normal o discordante con la semiología y el EEG, se recurre a PET (18F‑FDG) y SPECT ictal / interictal para localizar la zona epileptógena.
1. PET con 18F‑FDG
- Mide el metabolismo de glucosa cerebral en reposo (interictal).
- Muestra hipometabolismo en la zona potencialmente epileptógena, sobre todo en epilepsia temporal y algunos casos extratemporales. [web/170][web-171]
- Es útil cuando la RM es normal o ambigua, y ayuda a confirmar la lateralización y extensión de la zona epileptógena antes de la cirugía de epilepsia. [web-171]
2. SPECT ictal y SISCOM
- En la SPECT ictal, se inyecta un trazador de perfusión cerebral durante la crisis (idealmente en entorno de video‑EEG hospitalario).
- Muestra un aumento de flujo sanguíneo en la zona de inicio de la crisis, que se juxtapone con la RM mediante SISCOM (Subtraction ictal SPECT co‑registered to MRI) para mejorar la localización. [web-171][web-174]
- En epilepsia temporal y extratemporal, la SPECT ictal tiene alta sensibilidad y positividad en la determinación de la zona epileptógena, y en muchos casos reduce la necesidad de EEG invasivo o mejora la colocación de electrodos. [web-171][web-174]
Magnetoencefalografía (MEG) y fMRI
Además de RM y medicina nuclear, se usan técnicas que combinan estructura y función para mapear redes epilépticas. [web/171]
- Magnetoencefalografía (MEG):
- Registra campos magnéticos generados por la actividad neuronal con alta resolución temporal y espacial.
- Es útil para localizar la epilepsia focal, especialmente en epilepsia extratemporal, y guiar la colocación de electrodos intracraneales. [web-171]
- fMRI (funcional MRI):
- Mide cambios de oxígeno en sangre asociados a la actividad cerebral.
- Se usa para mapear áreas de lenguaje, motricidad y funciones “elogientes” antes de la cirugía de epilepsia, y también para estudiar redes de actividad interictal. [web-171]
Estas técnicas, integradas en plataformas multimodales, permiten a los equipos de cirugía de epilepsia planificar resecciones más seguras y preservar funciones críticas. [web-174]
Nuevas herramientas de neuroimagen en epilepsia
La imagenología está incorporando varias innovaciones que mejoran el diagnóstico y la personalización del tratamiento. [web-175]
- RM de ultraalto campo (7T):
- Ofrece imágenes de mucha mayor resolución y mejora la detección de lesiones sutiles, como malformaciones de desarrollo cortical pequeñas o esclerosis hipocampal mínima. [web-172][web-175]
- En combinación con técnicas de transmisión paralela, se reducen “puntos ciegos” en regiones críticas como los lóbulos temporales, lo que permite intervenciones quirúrgicas en pacientes complejos antes considerados no operables. [web-172][web-175]
- Modelos de redes epilépticas personalizados (“Virtual Epileptic Patient”, VEP):
- Integran RM anatómica, tractografía (DTI) y registros de EEG para simular las redes de actividad epiléptica de un paciente concreto. [web|172]
- Permiten predecir el efecto de distintas resecciones o neuromodulaciones, mejorando la selección de candidatos y la planificación quirúrgica. [web|172]
- Transferencia de saturación por intercambio químico (CEST) y otras secuencias avanzadas:
- Detectan cambios metabólicos sutiles en epilepsias de difícil localización. [web|169]
- Aportan información complementaria a la RM estándar, ayudando a caracterizar la patología y el grado de afectación de la red neuronal. [web|167][web|169]
Rol de la neuroimagen en el manejo clínico
La neuroimagen no solo sirve para el diagnóstico, sino también para: [web|171][web|174]
- Identificar si la epilepsia es estructural (lesión visible) y, por tanto, potencialmente tratada con cirugía. [web|171][web|174]
- Localizar la zona epileptógena y su relación con áreas funcionales, para planificar cirugías de mínima morbilidad o neuromodulación (VNS, RNS, DBS). [web|171][web|174]
- Predecir el pronóstico posquirúrgico: la correlación entre imágenes y EEG interictal/ictal mejora la probabilidad de que el paciente quede sin crisis tras la resección. [web|171][web|174]
En la práctica, se recomienda solicitar una RM de epilepsia de alta resolución en casi todos los pacientes con epilepsia de inicio reciente, y completar con PET, SPECT, MEG o fMRI cuando se sospecha epilepsia focal refractaria candidata a cirugía, o cuando RM y EEG son contradictorios. [web|45][web|170][web|177]
Conclusión práctica
La neuroimagen en la epilepsia ha pasado de ser una herramienta de descarte a convertirse en una parte central del diagnóstico y la planificación terapéutica. La combinación de RM estructural (HARNESS‑MRI), PET 18F‑FDG, SPECT ictal, MEG, fMRI y técnicas de ultraalto campo permite localizar con mayor precisión la zona de inicio de crisis y predecir mejor el resultado de la cirugía. [web|167][web|171][web|175]
Para pacientes y familiares, el mensaje es que la neuroimagen, bien utilizada, abre la puerta a tratamientos personalizados —incluida la posibilidad de cirugía curativa o de neuromodulación— y reduce la incertidumbre en un diagnóstico previamente basado casi exclusivamente en la semiología y el EEG.